肿瘤靶向药相关皮肤病
随着现代医学研究的进展,肿瘤治疗方面有了突飞猛进的发展。目前可以根据肿瘤中检测到的特异分子异常,研发出靶向性治疗药物。这些靶向药物较传统化疗药针对性更强、治疗效果更好、且较传统化疗药物相关的副反应减少。但随着肿瘤靶向药物在临床的广泛应用及患者对生活质量期望的不断提高,这些新型药物的特殊不良反应越来越受到重视。其中皮肤不良反应事件较为常见,且会严重影响患者的生存质量和药物的进一步治疗。
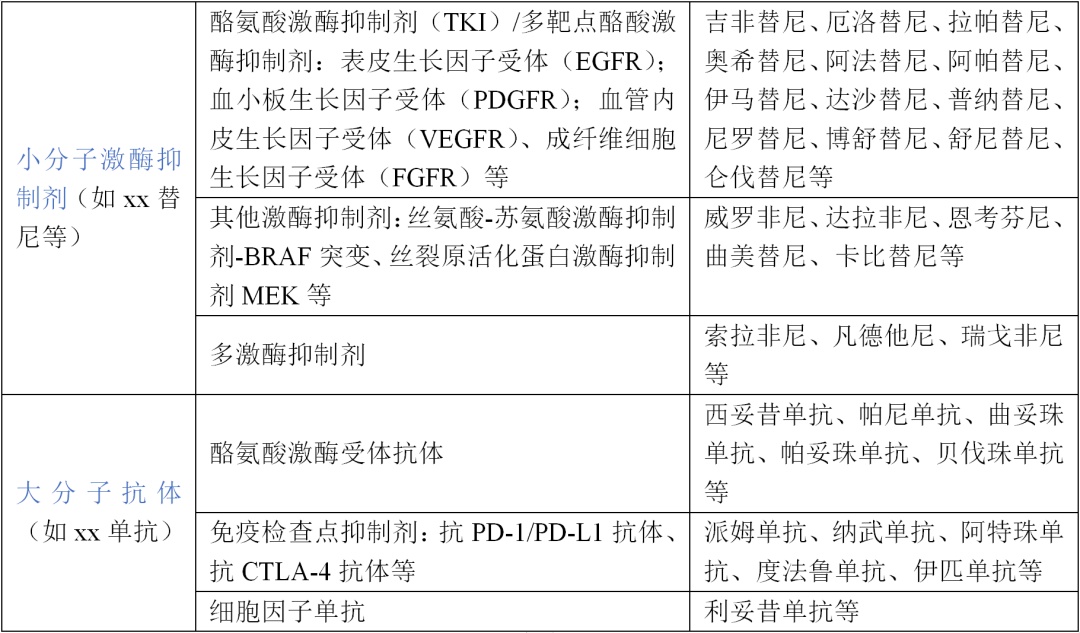
常见引起皮肤不良反应的肿瘤靶向药物
肿瘤靶向药物引起的常见皮肤病
通常情况下,皮疹在治疗的第1-2周开始出现,在治疗的3-5周达到高峰,在治疗停止4周内逐渐消退,但由于患者以肿瘤的治疗为主,所以在不停止治疗的情况下,皮疹可能会出现反复和进展。下面我们展示一些具有代表性的肿瘤靶向药物引起的常见皮肤病。
1
表皮生长因子受体(egfr)抑制剂
靶向药物中针对表皮生长因子受体(egfr)的药物最易产生皮肤不良反应,包括小分子酪氨酸激酶抑制剂如吉非替尼、厄洛替尼、拉帕替尼、阿法替尼、奥希替尼等,和单克隆抗体如西妥昔单抗、帕尼单抗、帕妥珠单抗等。
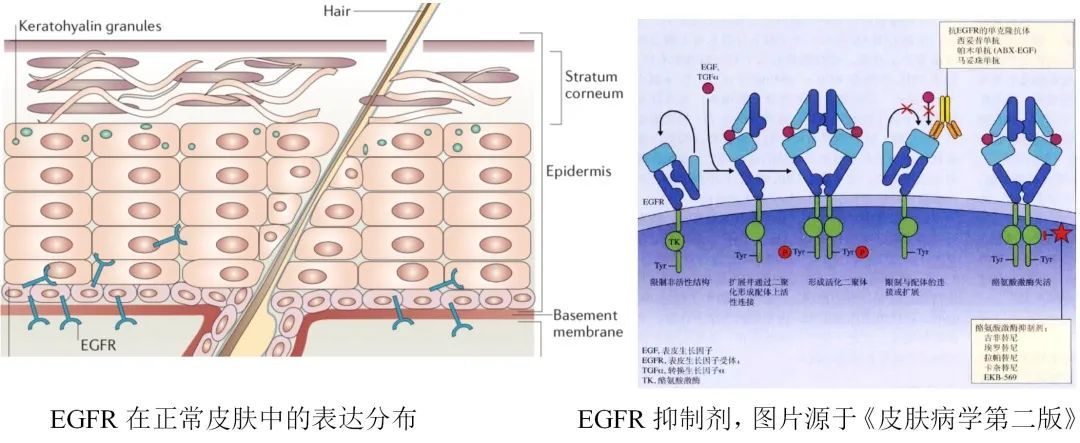
egfr在角质形成细胞、毛囊和皮脂腺中高表达,其调节角质形成细胞增殖、分化、移行和存活,并在维持表皮稳态中起关键作用。酪氨酸激酶抑制剂或单克隆抗体抑制egfr表达水平后可影响表皮的完整性,导致毛囊和皮脂腺的无菌性炎症。最容易引起的临床表现是毛囊炎样皮疹(丘疹脓疱型)、甲沟炎和脱发等。
01
毛囊炎样皮疹(丘疹脓疱型)
好发于皮脂腺丰富部位如头面部和胸背部,表现为毛囊为基础的无菌性丘疹及脓疱,一般无粉刺。初始的脓疱是无菌的,但可继发感染。患者常伴明显瘙痒。
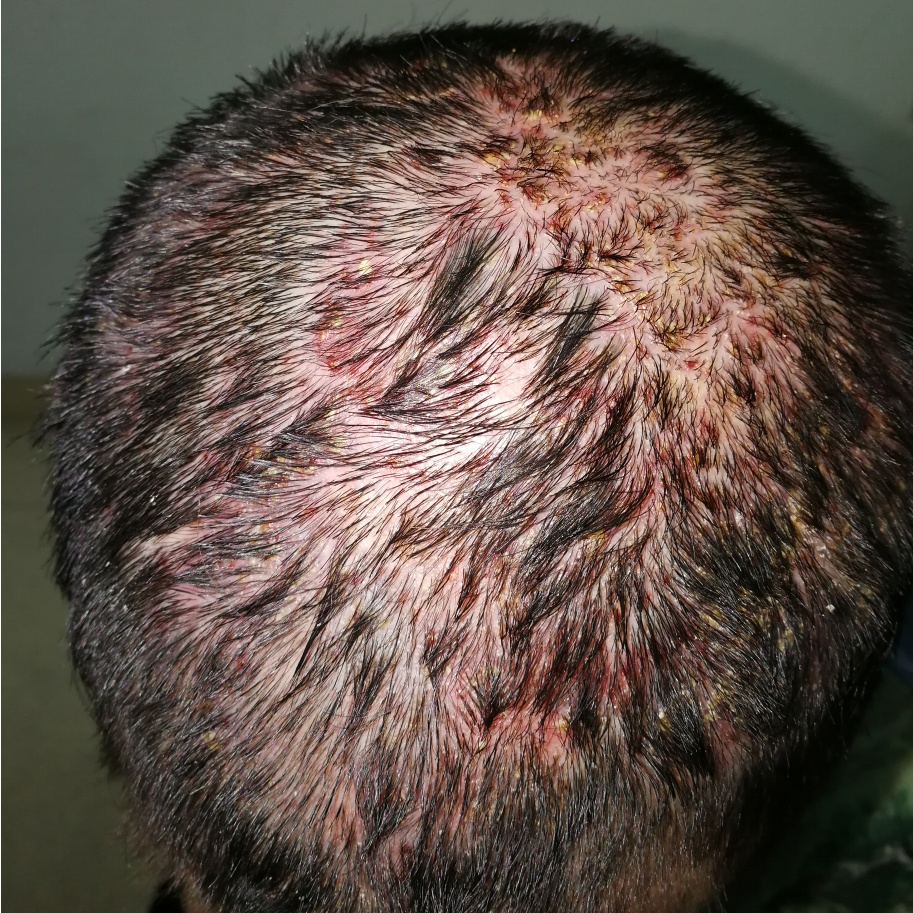
奥希替尼引起的头皮较为广泛的毛囊炎样皮疹
02
甲沟炎
足踇趾为好发部位,表现为趾甲周皮肤局部红肿,常伴化脓性肉芽肿改变,可继发感染。皮疹疼痛明显,严重影响患者生活质量。

阿法替尼引起的甲沟炎伴肉芽肿样改变
03
皮肤干燥症及瘙痒症
常因角质形成细胞异常分化所致的皮肤屏障受损、经皮水分丢失引起,严重时可有指端干燥和皲裂。

04
毛发异常
常表现为头皮和身体的毛发变脆、变细、变卷曲和脱发。
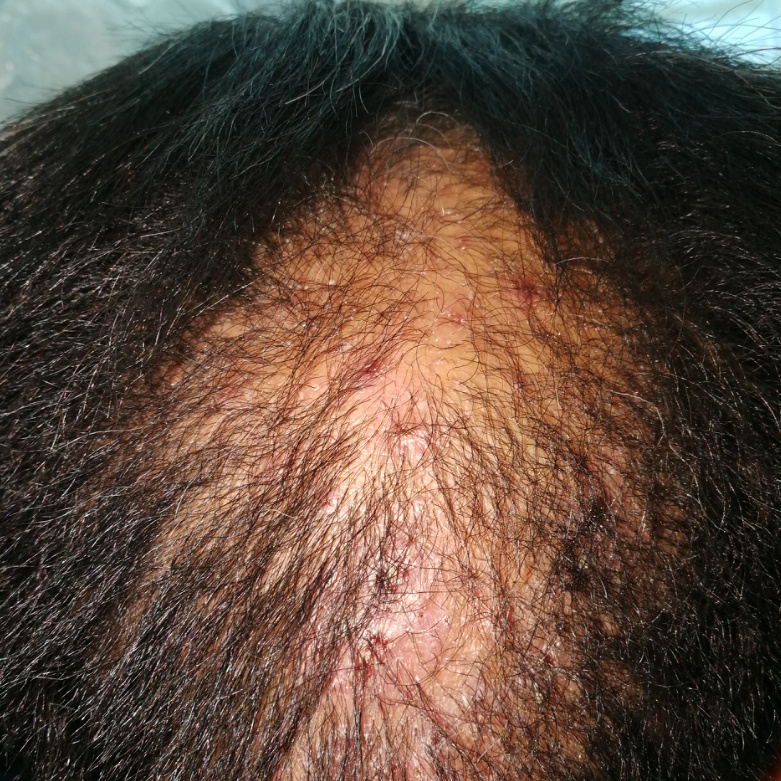
阿法替尼引起的头皮毛囊炎、毛发异常和脱发
2
其他小分子激酶抑制剂
01
vegfr/pdgfr抑制剂
血管内皮生长因子受体(vegfr)/血小板生长因子受体(pdgfr)抑制剂是一组小分子激酶抑制剂,主要靶向抑制参与肿瘤生长和血管生成的一些酪氨酸受体和酪氨酸激酶,包括舒尼替尼、阿西替尼、索拉非尼、凡德他尼、瑞戈非尼等。这类药物可引起许多皮肤反应,其中最常见的是手足皮肤反应、多形红斑、其他如毛发改变(可逆性弥漫性脱发、毛发色素脱失等);鳞状上皮增生性病变(角化棘皮瘤、鳞状细胞癌);脂溢性皮炎样面部和头皮红斑等。
手足皮肤反应
通常表现为红斑基础上局灶角化过度性胼胝样皮损,好发受压或摩擦部位,如指尖、手掌和足跟等,皮疹疼痛明显。病理上主要表现为角质形成细胞坏死和小血管炎症。
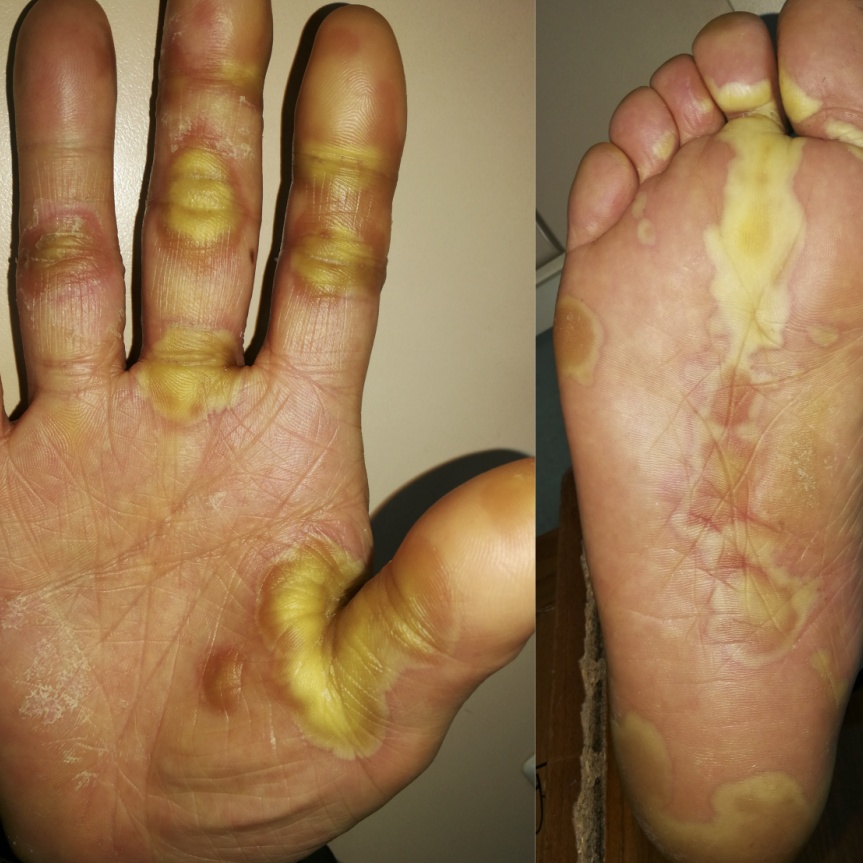
瑞戈非尼引起的手足皮肤反应
02
bcr/abl酪氨酸激酶抑制剂
作用于bcr/abl融合蛋白而抑制信号转导,是多靶点酪氨酸激酶抑制剂,包括:伊马替尼、达沙替尼、尼罗替尼、博舒替尼等。其皮肤不良事件有多种表现,包括斑丘疹、脱发、色素沉着障碍、毛周角化病和光敏反应等,偶尔也可见重度皮肤反应。斑丘疹是最常见的皮肤不良事件,皮疹发生率通常呈剂量依赖性。表现为非特异性局部或全身性红色斑丘疹性皮疹。
03
丝氨酸-苏氨酸激酶抑制剂/braf抑制剂
可用作braf突变的激酶抑制剂,这类药物包括威罗非尼、达拉非尼、恩考芬尼等。它们可以引起不同的皮肤毒性,最常见的是斑丘疹和脱发,还有光毒性反应、鳞状上皮增生性病变、掌跖角化病等。
3
pd-1/pd-l1抑制剂
pd-1抑制剂和pd-l1抑制剂属于免疫治疗,即通过调动患者自身免疫细胞来抵御、杀死肿瘤细胞。其作用于同一通路(pd-1/pd-l1),通过阻断pd-1与pd-l1的结合,增强t细胞对肿瘤细胞的识别与杀伤来实现抗肿瘤作用。但是pd-1/pd-l1抑制剂在增强t细胞抗肿瘤效应的同时,也可能异常增强对自身正常组织的免疫反应,产生相关的副作用,称为“免疫相关不良反应”,可累及多个器官及系统。其中,免疫相关皮肤不良反应较为常见,约40%的患者可出现不同程度的皮肤不良反应,或原有的皮肤病加重。但由于pd-1/pd-l1抑制剂的临床应用不够普遍,所以很多皮疹类型仍待发现与总结。
01
新出现的皮肤病
大多数的免疫相关皮肤不良反应被定义为“非特异性皮疹”,也就是说其表现各种各样,且多为轻度,报道的有斑丘疹样皮疹、白癜风、苔藓样皮疹、银屑病、大疱性皮肤病、血管瘤等。少见的也会有重症药疹如steven-johnson综合征、中毒性表皮坏死松解症(ten)等。
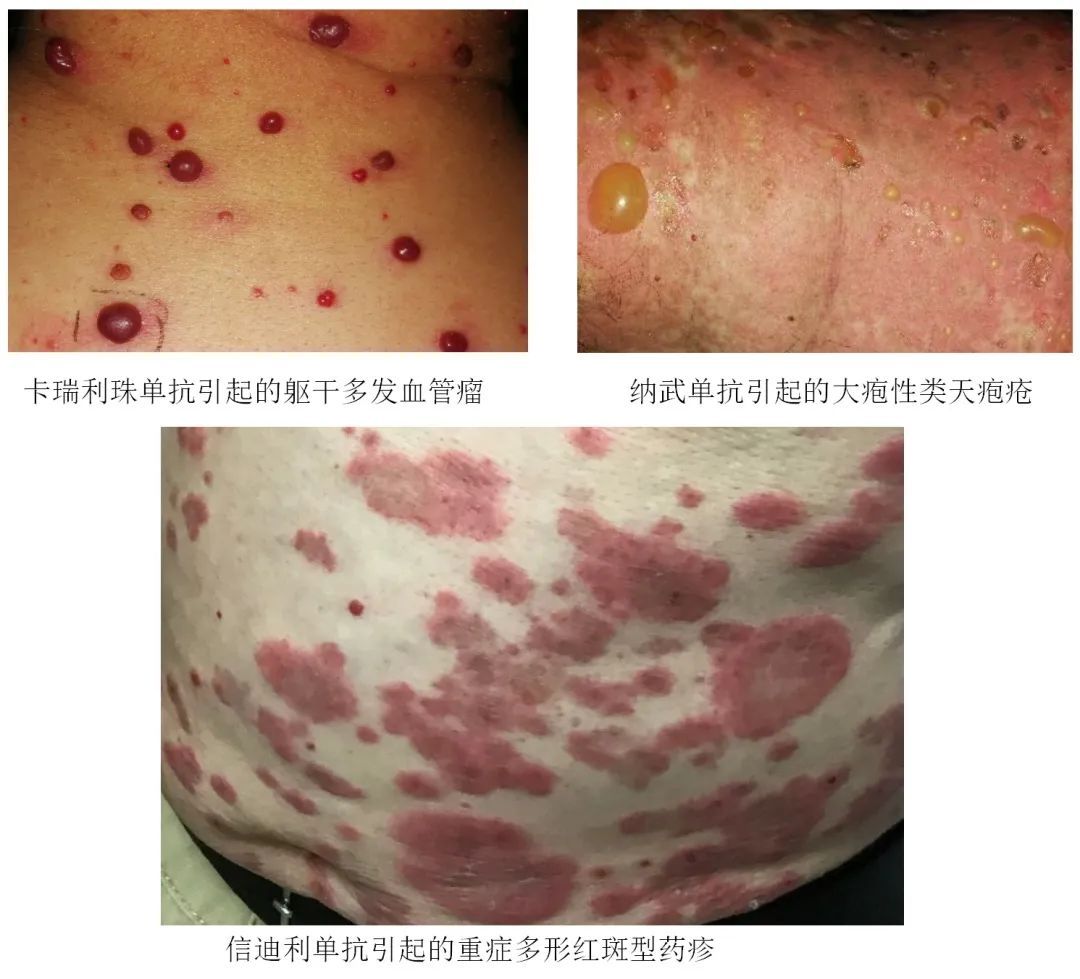
奥希替尼引起的头皮较为广泛的毛囊炎样皮疹
02
原有皮肤病加重
由于pd-1/pd-l1抑制剂增强了自身免疫反应,所以如果患者本身患有与免疫有关的皮肤病如银屑病,则可能会加重。
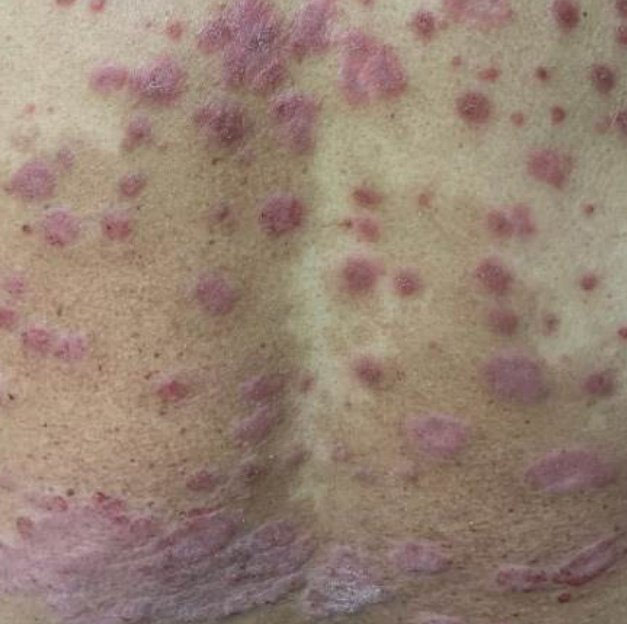
信迪利单抗引起的原有的银屑病加重
03
肿瘤靶向药相关皮肤病的诊治
1)肿瘤靶向药物种类繁多,常常可引起的各种类型的皮肤不良反应,但皮肤不良反应是肿瘤治疗过程中的一个伴随症状,总体来说并不会影响肿瘤治疗的进程,也有一些研究表明皮肤不良反应程度与更好的肿瘤治疗效果相关。
2)肿瘤靶向药相关皮肤病尽管不影响肿瘤患者整体预后,但影响患者生活质量,严重时影响肿瘤治疗药物的选择。临床上治疗依据皮疹的类型、皮疹的面积和发病的部位选择治疗的药物、剂型和给药方式。例如手足皮肤反应,好发手足部位,疼痛明显影响生活质量,可外用强效糖皮质激素治疗,如皮疹破溃则局部湿敷。毛囊炎样皮疹初发为无菌性毛囊炎,并可合并继发感染,皮疹轻可局部外用抗生素,皮疹泛发可口服四环素类抗生素如米诺环素治疗。pd-1/pd-l1抑制剂诱发的免疫炎症性皮肤病可以局部外用中/强效糖皮质激素,严重者可以系统使用糖皮质激素。
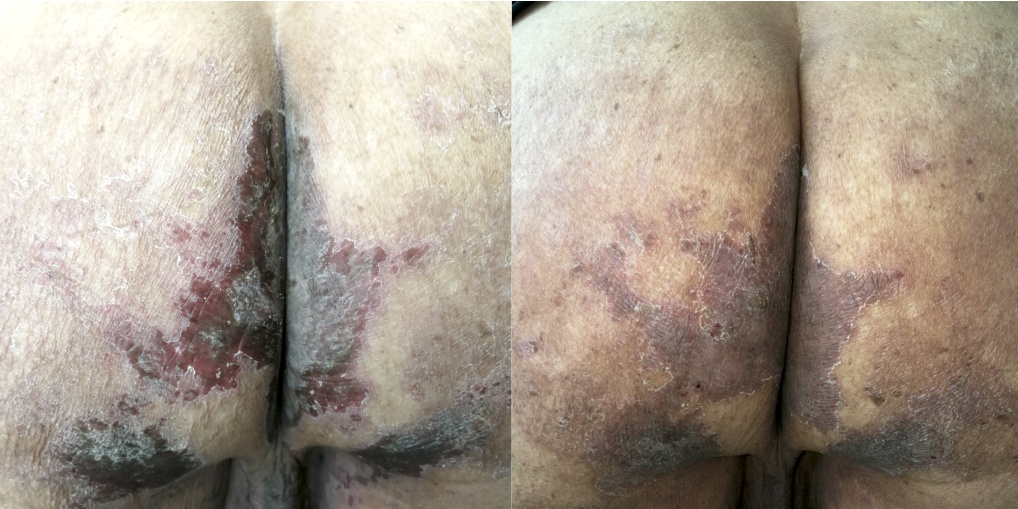
仑伐替尼引起的臀部疼痛性多形红斑治疗前后变化
3)肿瘤靶向药相关皮肤病表现形式多种多样,治疗不能一概而论,需要结合特定的皮疹类型针对性的治疗。普遍认为皮疹严重程度ⅰ级为皮疹面积<10%的全身体表面积,皮疹对症处理,并不影响肿瘤靶向药物治疗;ⅱ级为皮疹面积约10~30%全身体表面积,如无明显的伴随症状并不影响生活自理能力,皮疹可对症处理,并不影响肿瘤靶向药物治疗;ⅲ为皮疹面积>30%全身体表面积,伴有严重的瘙痒、疼痛或影响生活自理能力,需要考虑暂停肿瘤靶向药物治疗,并积极治疗皮肤不良反应;ⅳ级为皮疹面积>30%全身体表面积,伴严重皮肤感染、steven-johnson综合征、中毒性表皮坏死松解症(ten)或大疱性皮疹等,需要暂停肿瘤靶向药物治疗,并积极治疗皮肤不良反应,并可入院治疗。有ⅲ~ⅳ级皮疹的患者皮肤好转后,病情需要,肿瘤靶向药物可减量使用。
4)肿瘤靶向药相关皮肤病发生率较高,但正确认识疾病发生和变化特点,同时结合皮肤科专科医师的诊治以及多学科的合作可以有效帮助患者皮肤症状和体征的缓解,提高患者生活质量,并集中力量投入到治疗肿瘤中。
中山医院皮肤科开设有肿瘤靶向药相关皮肤病的专病门诊,每周一和周二上午。
本文作者:徐欣植、崔越宏、杨骥
上观号作者:复旦大学附属中山医院
